Atualização do consenso sobre o diagnóstico e tratamento de faringoamigdalite aguda
Por:
Alex Barbosa
Em
10/09/2024Tempo de leitura:
20 min
Resumo:
É apresentada uma atualização do documento de consenso sobre diagnóstico e tratamento da faringotonsilite aguda, publicado em 2011. As escalas de predição clínica não devem ser utilizadas para iniciar a antibioticoterapia, a menos que não estejam disponíveis testes microbiológicos ou haja risco de febre reumática. Não existe escala melhor que as apresentadas no consenso anterior. São propostos casos em que se recomenda a realização de testes microbiológicos, independentemente dos resultados das escalas. O tratamento de escolha para faringotonsilite estreptocócica é a penicilina em duas doses diárias durante 10 dias. A amoxicilina, em uma ou duas doses diárias e pelo mesmo período, é a primeira alternativa terapêutica. As cefalosporinas de primeira geração são o tratamento de escolha em crianças com reação tardia não grave à penicilina ou amoxicilina. Nas reações alérgicas imediatas devem ser utilizados antibióticos não betalactâmicos, sendo a josamicina e a diacetil-midecamicina as melhores opções. Na falha terapêutica bacteriológica e no estado de portador, os tratamentos propostos no consenso anterior permanecem válidos.
Compartilhe este artigo
Introdução
Entre 2009 e 2011, o Grupo de Trabalho de Manejo Ambulatorial de Infecções do SEIP coordenou o "Documento de consenso sobre diagnóstico e tratamento de faringoamigdalite aguda", com a participação do SEUP, da AEPap e do SEPEAP. O consenso teve um impacto significativo, sendo um dos artigos mais lidos na história da Anales de Pediatría (mais de 66.000 consultas em abril de 2020). O Grupo de Trabalho considerou que, 9 anos após a sua publicação, era oportuno realizar uma atualização, através de um consenso de 10 perguntas e respostas sobre os aspectos mais importantes que poderiam ter mudado nos últimos anos. Para tanto, foi estabelecido um novo grupo de especialistas, incluindo as mesmas sociedades participantes do primeiro consenso e acrescentando o Comitê de Medicamentos da AEP. Após a busca bibliográfica específica e a revisão dos artigos selecionados, os resultados foram expressos como recomendações. A qualidade da evidência e a sua força foram avaliadas utilizando o sistema de classificação da Infectious Diseases Society of America e do Serviço de Saúde Pública dos EUA para estabelecer recomendações em directrizes clínicas, conforme reflectido no tabela 1 . Além disso, cada recomendação foi colocada em votação por todos os membros do grupo, da mesma forma que foi feito em outros documentos de consenso. em nosso país.

Perguntas clínicas
Questão 1. Existe uma nova escala de predição clínica melhor que as anteriores? Para o diagnóstico de faringotonsilite aguda (FAA), foram desenvolvidas escalas de predição clínica que estabelecem uma probabilidade de risco de etiologia estreptocócica. Os mais conhecidos são: Centor, McIsaac e FeverPAIN ( tabela 2 ) 3 , 4 , 5 , 6 .
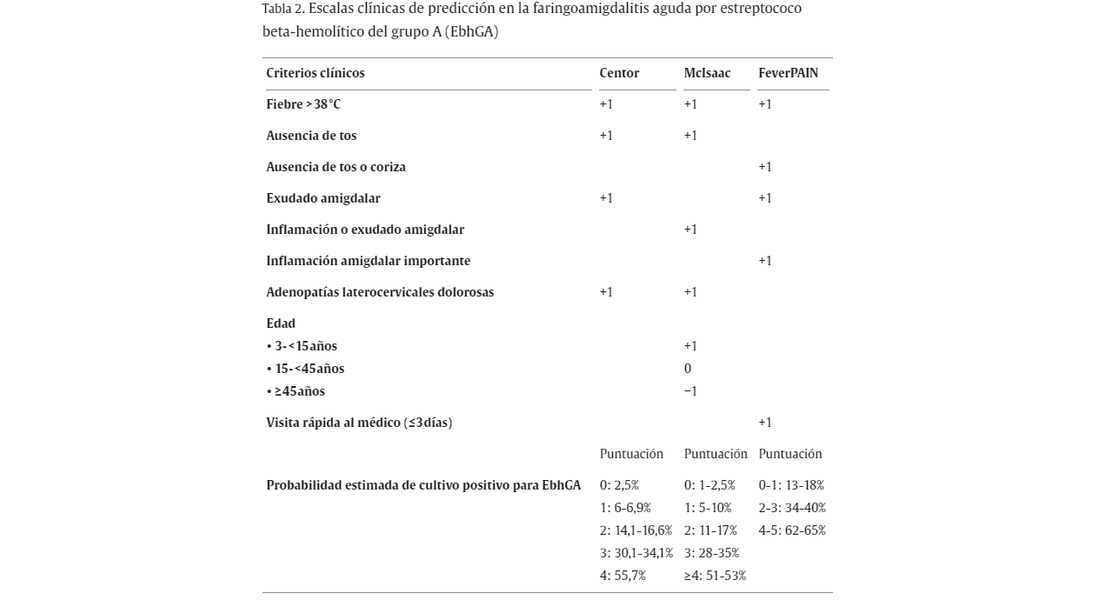
O guia NICE 2018 equipara as escalas FeverPAIN e Centor para avaliar pacientes com odinofagia 7 . Na melhor das hipóteses, 65% daqueles que alcançam a pontuação máxima têm FAA estreptocócico, portanto estas escalas só devem ser usadas para selecionar candidatos para testes de diagnóstico microbiológico. Pontuações na escala Centor ≥ 3 estão relacionadas a uma probabilidade de FAA estreptocócica de 30-56%. Aquele modificado por McIsaac, recomendado no consenso anterior 1 , tem uma probabilidade semelhante. Inclui inflamação ou exsudato tonsilar e um ponto relacionado à idade do paciente, de menor interesse na população pediátrica, pois não é recomendada a aplicação de nenhuma escala em menores de 3 anos. A probabilidade estimada 8 a cultura positiva para estreptococo beta-hemolítico do grupo A (EbhGA) é semelhante para as três escalas, conforme refletido no tabela 2 . Entre as escalas de predição clínica para o diagnóstico da PAA estreptocócica, o grupo de especialistas considera que não existe nenhuma melhor do que as já conhecidas e apresentadas no consenso anterior. 1 . Posteriormente, é proposta a seleção dos pacientes nos quais se recomenda a solicitação de exames microbiológicos.
Questão 2. Estas escalas de predição clínica são suficientes para tomar a decisão de iniciar a antibioticoterapia empírica sem testes microbiológicos prévios?
Sintomas e sinais isolados determinam razões de probabilidade positivas muito baixas (valores < 5 modificam pouco a probabilidade final de doença). Do mais alto ao mais baixo: erupção cutânea escarlatiniforme 4,7; petéquias em palato 1,8; exsudato faringotonsilar 1,6; linfadenopatia cervical 1,6; e inflamação/hiperemia tonsilar 1,3. Além disso, o seu agrupamento em escalas também não os melhora muito.
(2,5 para 5 critérios de McIsaac; 1,7 para 3-4 critérios de Centor).
Somente quando não há teste diagnóstico disponível, ou em pacientes com risco de sofrer de febre reumática, as escalas de predição clínica podem ser consideradas para iniciar a antibioticoterapia empírica. Está comprovado que, sem testes microbiológicos, profissionais experientes confundem o diagnóstico clínico de PAA estreptocócica em até 20-25% dos pacientes.
Como uma exceção, a diretriz do NICE continua recomendando o início da terapia antibiótica imediatamente ou adiada para pacientes com 4-5 pontos na escala FeverPAIN ou 3-4 na escala Centor. Mas a probabilidade de o FAA ser estreptocócico para pontuações máximas nessas escalas é <66%. Na melhor das hipóteses, o tratamento com base nestes critérios seria inapropriado para uma em cada três crianças. Por esse motivo, praticamente todas as diretrizes pediátricas dos países desenvolvidos não recomendam o uso de escalas para início da antibioticoterapia.
Concluindo, em crianças e adolescentes, as escalas de predição clínica para o diagnóstico de PAA estreptocócica não são sensíveis ou específicas o suficiente para eliminar a necessidade de realização de estudos microbiológicos e não devem ser utilizadas exclusivamente para tomar a decisão de instituir antibioticoterapia empírica.
Questão 3. Essas escalas de predição clínica são suficientes para selecionar quais pacientes devemos solicitar exames microbiológicos?
Os estudos nos quais se baseiam algumas das escalas mais conhecidas apresentam limitações metodológicas que podem questionar seus resultados. Outros estudos mostram inconsistência entre o aumento dos valores da pontuação e a positividade dos exames microbiológicos. Por todas estas razões, e com base na evidência disponível, não é possível chegar a uma conclusão definitiva sobre a utilidade das escalas de predição clínica na seleção de pacientes para realização de testes microbiológicos.
O grupo de especialistas propõe na tabela 3, com diferentes graus de evidência, os casos em que se recomenda a solicitação de exames microbiológicos.

Questão 4. Existem novos exames microbiológicos para o diagnóstico de faringite estreptocócica?
Atualmente, estão disponíveis diferentes testes moleculares: sondas de DNA, reação em cadeia da polimerase (PCR) e hibridização in situ fluorescente, para detecção de sequências específicas de DNA de EbhGA. Eles permitem a sua identificação mesmo quando apenas uma pequena quantidade da sequência alvo está disponível para ser amplificada.
Nos últimos anos, a Food and Drug Administration aprovou testes moleculares de baixa complexidade que podem ser realizados por pessoal não qualificado no local de atendimento ao paciente, oferecem tempos de resposta inferiores a 30 minutos e apresentam menor risco de contaminação do que seus antecessores. maior complexidade.
Devido à sua alta sensibilidade e especificidade em relação à cultura: 93% (IC 95%: 89 a 96%) e 99% (IC 95%: 98 a 100%), alguns centros os incorporaram como teste inicial para o diagnóstico de EbhGA ou como teste confirmatório, quando o teste de detecção do antígeno estreptocócico for negativo. Em contraponto a todas estas vantagens, vale a pena mencionar dois riscos potenciais: em primeiro lugar, o sobrediagnóstico dos pacientes colonizados, para o qual é fundamental a selecção criteriosa dos que o realizam, o mesmo que acontece com as técnicas de detecção rápida do antigénio estreptocócico (TDR) e cultura da garganta. Em segundo lugar, o elevado custo em comparação com outros testes microbiológicos, pelo que é aconselhável, antes da sua implementação, realizar estudos farmacoeconómicos em diferentes ambientes clínicos, e analisar os benefícios clínicos que a sua prática pode acarretar.
Questão 5. A penicilina e a amoxicilina ainda são os antibióticos de primeira escolha no tratamento da faringoamigdalite estreptocócica?
Por mais de 50 anos, o EbhGA tem sido universalmente suscetível aos betalactâmicos. A penicilina oral (fenoximetilpenicilina potássica e fenoximetilpenicilina-benzatina) é o antibiótico de primeira escolha no tratamento da FAA estreptocócica, sendo a amoxicilina a primeira alternativa terapêutica. São seguros e eficazes e atendem aos objetivos atuais do tratamento: alcançar rápida melhora clínica, reduzir o tempo de contágio e prevenir complicações raras. Além disso, o seu espectro é estreito, a sua biodisponibilidade é boa e o seu custo é baixo. Alguns autores deste documento consideram que tanto a penicilina como a amoxicilina devem ser consideradas primeira escolha. Uma revisão recente da Cochrane
não encontraram diferenças na resolução dos sintomas ao comparar penicilina e amoxicilina com cefalosporinas e macrolídeos. A superioridade das cefalosporinas (com espectro e custo mais amplos) na cura e redução de recaídas não é estatisticamente significativa e requer um NNTB (Número Necessário para Tratar para um Benefício Adicional Adicional) elevado. A azitromicina permite ciclos mais curtos, mas as taxas de resistência são variáveis e pode induzir o desenvolvimento de resistência em outras bactérias colonizadoras, como o Streptococcus pneumoniae.
Em crianças pequenas, alguns pediatras preferem a amoxicilina à fenoximetilpenicilina porque não requer jejum e tem uma apresentação em suspensão de bom sabor. A fenoximetilpenicilina-benzatina também está disponível na Espanha em suspensão, com melhor palatabilidade e perfil farmacocinético que o sal de potássio. A injeção intramuscular de penicilina em dose única é dolorosa e fica reservada para os casos em que a via oral não é possível ou a adesão terapêutica não pode ser garantida.
Questão 6. A recomendação da diretriz é mantida em uma ou duas doses diárias?
Em 1953, a American Heart Association (AHA) recomendou um regime de penicilina oral de 10 dias, dividido em 3-4 doses diárias. Desde então, a maioria dos estudos tem como objetivo melhorar a taxa de conformidade. O regime de duas doses diárias de penicilina aparece pela primeira vez em 1995, na atualização do documento da AHA. Em 2000, uma meta-análise concluiu que o regime de dose duas vezes ao dia é tão eficaz quanto os regimes com doses diárias mais frequentes. No entanto, o regime de dose única diária de penicilina oral apresenta menor eficácia. A melhor palatabilidade da suspensão oral de amoxicilina tornou mais fácil seu uso mais do que a penicilina na prática clínica em alguns países. Devido à sua meia-vida mais longa, foram feitas tentativas para demonstrar sua eficácia em doses únicas diárias. Os primeiros ensaios randomizados na década de 1990 mostraram eficácia semelhante entre o regime de dose única de amoxicilina e os regimes de penicilina em 3 ou 4 doses por dia. Posteriormente, a mesma eficácia foi verificada entre os regimes de amoxicilina em dose única e duas vezes ao dia.
Questão 7. A recomendação de 10 dias de duração do tratamento é mantida?
A duração recomendada com penicilina e amoxicilina por via oral é de 10 dias. Este tem sido um regime preferido durante anos em vez de um regime mais curto de ≤ 7 dias, devido ao objectivo tradicional de alcançar a erradicação máxima da EbhGA e a prevenção da febre reumática. Nos países desenvolvidos, dada a baixíssima incidência desta complicação, os objetivos do tratamento são outros, já descritos anteriormente. O risco de complicações tem sido relacionado à persistência da bactéria na faringe, mas nenhum tratamento consegue a erradicação em 100% dos casos, isso não significa falha terapêutica. São cepas residuais sem proteína M, com maior tendência a colonizar do que a danificar os tecidos vizinhos. Essas evidências motivaram a proposta de tratamentos mais curtos, mas estudos que avaliaram a eficácia de regimes ≤ 7 dias com diferentes antibióticos apresentaram resultados discrepantes. A conclusão é que as evidências científicas atuais são insuficientes para recomendar diretrizes inferiores a 10 dias. Contudo, a mesma evidência que apoia o calendário tradicional de 10 dias também não é sólida, pelo que alguns guias, avaliando também o problema do desenvolvimento de resistência, propõem directrizes mais curtas de 5-7 dias, cuja utilização pode ser apropriada em certos casos. , como quando a erradicação não era uma prioridade.
A duração recomendada com cefalosporinas de primeira geração também é de 10 dias, embora os regimes de 5 dias tenham demonstrado eficácia clínica e bacteriológica comparável. Isto representa uma alternativa em casos de má adesão. Com claritromicina, josamicina, diacetil-midecamicina e clindamicina também são recomendados 10 dias. A azitromicina, nos poucos casos em que está indicada, é recomendada para ser administrada durante 3 dias em doses mais elevadas (20 mg/kg/dia) para tentar resolver o risco de cepas resistentes aos macrolídeos.
Questão 8. As recomendações quanto ao tratamento em pacientes alérgicos à penicilina são mantidas?
As cefalosporinas orais de primeira geração são o tratamento de escolha em crianças com reação retardada não grave à penicilina ou amoxicilina. O risco de alergia cruzada entre penicilina e amoxicilina com cefalosporinas de primeira geração é baixo (≤ 1%). A maioria do consenso recomenda a cefadroxil, por apresentar espectro de atividade mais restrito, excelente tolerância e boa biodisponibilidade. Nas reações alérgicas imediatas mediadas por IgE e nas reações tardias graves (síndrome de Stevens-Johnson ou necrólise epidérmica tóxica), devem ser utilizados antibióticos não beta-lactâmicos. A resistência atual do EbhGA aos macrólidos em Espanha é <10%, embora as estirpes com o fenótipo MLS tenham aumentado, com resistência cruzada a todos os macrólidos e à clindamicina. Os isolados com fenótipo M (resistentes apenas aos macrolídeos de 14 e 15 átomos) representam 50% dos isolados resistentes. Mesmo assim, a melhor opção em pacientes alérgicos continua sendo o uso de macrolídeos de 16 átomos, como a josamicina e a diacetil-midecamicina e, como alternativa, a clindamicina, embora esta última não seja comercializada em suspensão e seja menos tolerada. É importante colher cultura em todos os pacientes alérgicos devido à possibilidade de falha terapêutica em cepas resistentes aos macrolídeos com fenótipo MLS. Nestes casos, o tratamento deve ser sempre orientado pelo antibiograma.

Nos raros casos que requerem tratamento, ainda não existem evidências científicas suficientes para apoiar uma diretriz específica. Contudo, há concordância na seleção de um antibiótico com atividade contra beta-lactamases, estratégia baseada em alguns estudos que mostram maior taxa de erradicação do EbhGA. As opções terapêuticas levantadas no consenso anterior. permanecem válidos, sendo os regimes mais recomendados atualmente clindamicina (BII), fenoximetilpenicilina mais rifampicina (BII) ou amoxicilina/ácido clavulânico (CIII).
Questão 10. Qual deve ser a atitude diagnóstico-terapêutica em crianças menores de 3 anos?
A prevalência de faringoamigdalite por EbhGA em crianças menores de 3 anos é de 10-14%. O diagnóstico de suspeita de infecção por EbhGA nesta faixa etária é estabelecido considerando que sua expressão clínica é mais inespecífica do que em crianças maiores, caracterizada por inflamação faringotonsilar, rinite mucopurulenta persistente, febre moderada, perda de apetite, adenopatia submandibular, por vezes associada a lesões impetiginizadas. nas narinas e na otite média. Estes são processos chamados estreptococose, febre estreptocócica ou nasofaringite estreptocócica. Esses pacientes geralmente têm um irmão mais velho ou contatos de creche com infecção por EbhGA. Na estreptococose, o desempenho dos testes de detecção rápida e cultura é menor, por isso, se recomendado, é aconselhável colher amostra da faringe e das narinas. Em caso de erupção cutânea escarlatiniforme ou ambiente epidêmico de FAA estreptocócico, o TDR exclusivamente de exsudato tonsilar continua a ser útil. A incidência de complicações por doença invasiva é baixa, embora apareça com maior frequência na idade pré-escolar. A febre reumática é excepcional nos países desenvolvidos em crianças menores de 3 anos de idade, antes que o sistema imunológico esteja totalmente maduro.
Se o tratamento for iniciado, recomenda-se usar a mesma antibioticoterapia, posologia e duração das crianças maiores.
Conclusões e resumo das recomendações
Recomendação 1. Não existe escala de predição clínica para selecionar pacientes suscetíveis à realização de teste diagnóstico rápido contra EbhGA melhor que os já conhecidos e apresentados no consenso anterior. Qualidade da evidência: III. Força da recomendação a favor: C. Votação: concordância 23, abstenção 0, discordância 0. Consenso 100%.
Recomendação 2. Escalas de predição clínica não devem ser utilizadas para a decisão de instituir antibioticoterapia empírica, a menos que testes microbiológicos não estejam disponíveis ou haja risco de febre reumática. Qualidade da evidência I. Força da recomendação contra: A. Votação: concordância 23, abstenção 0, discordância 0. Consenso 100%.
Recomendação 3. O grupo de especialistas propõe os casos em que os testes microbiológicos devem ser realizados, independentemente dos resultados das escalas de predição clínica. Evidências diferentes.
. Votação: acordo 19, abstenção 3 (JFB, GCR e MCO), desacordo 1 (AFL). Consenso 83%.
Recomendação 4. Testes moleculares podem ser usados para o diagnóstico de faringite estreptocócica, mas seu uso generalizado não é atualmente recomendado. Qualidade da evidência II. Força da recomendação contra: A. Votação: acordo 23, abstenção 0, desacordo 0. Consenso 100%.
Recomendação 5. A penicilina em duas doses diárias por 10 dias é o tratamento de escolha para faringotonsilite estreptocócica. A amoxicilina, em uma ou duas doses diárias e pelo mesmo período, seria a primeira alternativa terapêutica. Qualidade da evidência II. Força da recomendação a favor: A. Votação: concordância 22, abstenção 1 (RPP), discordância 0. Consenso 96%. Alguns autores consideram que tanto a penicilina como a amoxicilina devem ser consideradas primeira escolha. Alguns autores também propõem diretrizes mais curtas em situações específicas.
Recomendação 6. As cefalosporinas de primeira geração são o tratamento de escolha em crianças com reação tardia não grave à penicilina ou amoxicilina. Nas reações alérgicas imediatas devem ser utilizados antibióticos não betalactâmicos, sendo a josamicina e a diacetil-midecamicina as melhores opções. Qualidade da evidência II. Força da recomendação a favor: B. Votação: concordância 23, abstenção 0, discordância 0. Consenso 100%.
Recomendação 7. No tratamento da falha terapêutica bacteriológica e no estado de portador, permanecem válidas as opções terapêuticas levantadas no consenso anterior. Evidências diferentes dependendo do tratamento: clindamicina (BII), fenoximetilpenicilina mais rifampicina (BII), amoxicilina/ácido clavulânico (CIII). Votação: concordância 23, abstenção 0, discordância 0. Consenso 100%.
Recomendação 8. Em crianças menores de 3 anos, dada a baixa incidência de infecção estreptocócica, não se justifica a realização de testes microbiológicos para EbhGA, exceto em determinados casos. Se houver suspeita de estreptococose, seria aconselhável colher duas amostras para TDR: exsudato nasal e exsudato faringotonsilar. Qualidade da evidência II. Força da recomendação a favor: B. Votação: acordo 22, abstenção 1 (OCM), desacordo 0. Consenso 96%.
As doses e regimes atualizados de antibióticos recomendados para o tratamento de FAA estreptocócica e transporte são mostrados nas Tabelas 5 e 6.
Tabela 5. Tratamento da faringotonsilite estreptocócica aguda.
Primeira escolha:
Fenoximetilpenicilina potássica ou benzatina por 10 dias
• Peso < 27 kg: 250 mg a cada 12 horas
• Peso ≥ 27 kg: 500 mg a cada 12 horas
Primeira alternativa:
Amoxicilina por 10 dias
• 40-50 mg/kg/dia a cada 12 ou 24 horas (máximo de 500 mg a cada 12 horas ou 1 g a cada 24 horas)
Em caso de não cumprimento oralmente
Penicilina G benzatina, injeção IM profunda única
• Peso < 27 kg: 600.000 U
• Peso ≥ 27 kg: 1.200.000 U
Alergia à penicilina (reação retardada)
Cefadroxila por 10 dias
• 30 mg/kg/dia a cada 12 horas (máximo 2 g a cada 24 horas)
Alergia à penicilina (reação imediata ou acelerada)
Melhores opções:
• Josamicina: 30-50 mg/kg/dia, a cada 12 horas, 10 dias (máximo de 1 g a cada 24 horas)
• Diacetil-midecamicina: 35-50 mg/kg/dia, a cada 12 horas, 10 dias (máximo de 1,8 g a cada 24 horas)
Outras opções:
• Azitromicina 20 mg/kg/dia a cada 24 horas, 3 dias (máximo de 500 mg a cada 24 horas)
• Clindamicina: 8-30 mg/kg/dia, a cada 6-8 horas, 10 dias (máximo de 1,8 g a cada 24 horas)
Propostas para diretrizes mais curtas
A avaliar em situações específicas, quando a erradicação não é uma prioridade. Estas propostas não contam com a aprovação de todos os autores.
• Penicilina ou amoxicilina de acordo com doses anteriores por 5-7 dias
Tabela 6. Tratamento do status de portador de estreptococo beta-hemolítico do grupo A.
Diretrizes mais recomendadas:
Clindamicina por 10 dias
• 8-30 mg/kg/dia, a cada 6-8 horas, 10 dias (máximo de 1,8 g a cada 24 horas)
Amoxicilina-clavulanato (proporção 4:1) por 10 dias
• 40 mg/kg/dia a cada 8 horas (máximo 1,5 g a cada 24 horas)
Fenoximetilpenicilina por 10 dias. Mesma dose que
tabela 5
• Mais rifampicina nos últimos 4 dias, 20 mg/kg/dia a cada 12 horas (máximo de 600 mg a cada 24 horas)
Outras diretrizes:
Cefadroxila por 10 dias
• 30 mg/kg/dia a cada 12 horas (máximo 2 g a cada 24 horas)
• Mais rifampicina nos últimos 4 dias, 20 mg/kg/dia a cada 12 horas (máximo de 600 mg a cada 24 horas)
Azitromicina por 3 dias
• 20 mg/kg/dia a cada 24 horas (máximo de 500 mg a cada 24 horas)
Bibliografía
https://www.sciencedirect.com/science/article/pii/S1695403320301843?via%3Dihub
